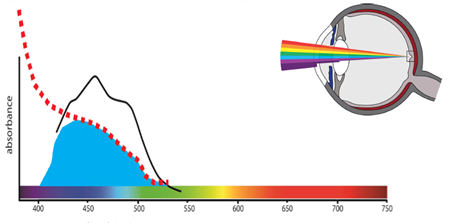
L’extrémité bleue/violette du spectre visible est appelée lumière à haute énergie visible (HEV). Tout comme le rayonnement UV, la lumière HEV transporte suffisamment d’énergie par photon pour provoquer des lésions photochimiques des cellules vivantes au fil du temps, en particulier la lumière dans la plage de 380 à 455 nm.
La cornée et le cristallin bloquent une grande partie du rayonnement UV, mais la lumière HEV pénètre dans la rétine où elle provoque des lésions thermiques (type 1) et photochimiques (type 2).
Bien que les cellules rétiniennes disposent de mécanismes de réparation, elles ne se régénèrent pas comme d’autres cellules de l’organisme (p. ex., les cellules de la peau qui sont également exposées à la lumière HEV sont remplacées tous les cinq jours). L’exposition à la lumière HEV au long de la vie entraîne l’accumulation de lésions irréparables de l’ADN, provoquant la mort des cellules rétiniennes.
La source la plus intense de lumière bleue est constituée par le soleil et ses reflets, mais l’éclairage industriel et domestique devient dangereusement vif et les longues périodes pendant lesquelles nous utilisons des appareils numériques peuvent en faire une menace quant à l’accumulation de lésions. En outre, nous augmentons le risque lorsqu’ils sont utilisés dans l’obscurité, car nos pupilles se dilatent, laissant entrer jusqu’à dix fois plus de lumière, nous devons donc être prudents quant à l’utilisation à long terme des appareils numériques.
Comment la lumière bleue affecte-t-elle nos yeux?
La lumière bleue peut ioniser une molécule de sorte qu’elle perde un électron. Cela transforme des molécules comme la lipofuscine en radical libre/espèce réactive de l’oxygène, qui peut interagir avec d’autres composants cellulaires pour provoquer des lésions à court terme (réparables) et à long terme (lésions irréparables, c.-à-d. de l’ADN ou de l’ADN mitochondrial).
L’accumulation de lésions provoquées par la lumière bleue au niveau des segments externes des photorécepteurs ou du mécanisme de recyclage des cellules de l’épithélium pigmentaire rétinien (EPR) peut entraîner une accumulation de déchets appelés druses qui isolent les cellules photoréceptrices de la macula de leur unique apport sanguin par la choroïde, entraînant la mort cellulaire et l’atrophie géographique.
Les druses constituent le signe de l’apparition de la dégénérescence maculaire liée à l’âge.
.jpg?width=268&height=178&name=sebastian-coman-travel-dtOTQYmTEs0-unsplash%20(1).jpg)
Étant donné que les lésions photochimiques liées à la lumière bleue sont dues à l’exposition, c’est-à-dire l’intensité x la durée, si nous pouvons réduire l’intensité en portant des chapeaux, des lunettes de soleil, des verres ou lentilles filtrant la lumière bleue, ou en renforçant la défense naturelle de notre corps à l’aide de compléments, nous pouvons ainsi réduire le taux d’accumulation des lésions. Si nous pouvons freiner le taux de lésions, il est possible que la DMLA ne se développe pas au cours des années de vie d’une personne; nous pouvons ainsi prévenir la maladie.
Références
- Rozanowska, M., J. Wessels, et al. (1998). "Blue light-induced singlet oxygen generation by retinal lipofuscin in non-polar media." Free Radical Biology and Medicine24(7-8): 1107-1112.
- Boulton, M., M. Rozanowska, et al. (2001). "Retinal photodamage." Journal of Photochemistry and Photobiology B Biology 64(2-3): 144-161.
- Paulus and de Jong 2006 Age-Related Macular Degeneration. New England Journal of Medicine 355:1474-1485
- Algvereet al. 2016 Drusen maculopathy: a risk factor for visual deterioration. Acta Ophthalmol94: 427–433
